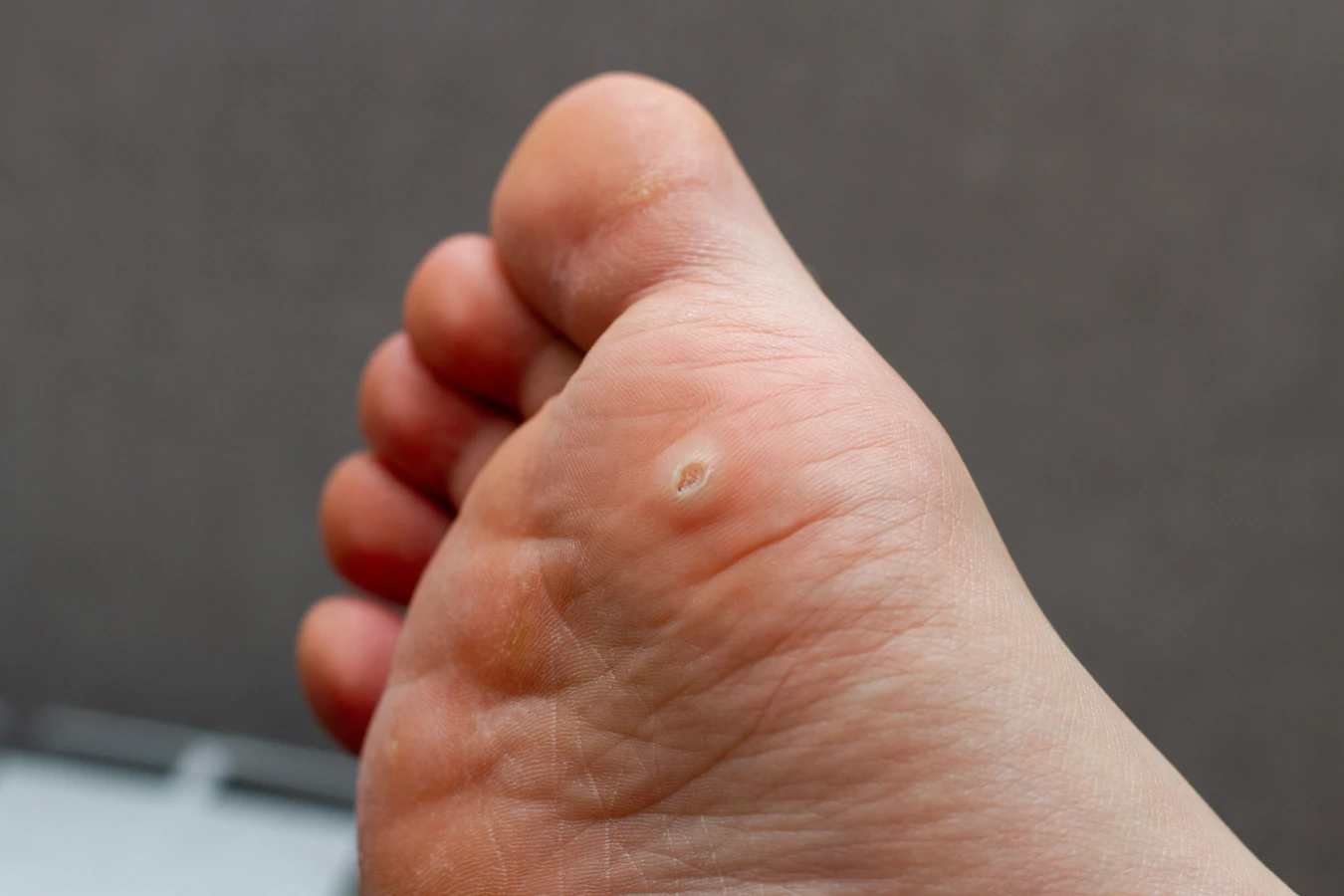
Kurzajki, znane również jako brodawki, to powszechny problem skórny, który może dotknąć osoby w każdym wieku. Choć zazwyczaj są niegroźne, ich obecność bywa uciążliwa i estetycznie niepożądana. Zrozumienie mechanizmu ich powstawania jest kluczowe do skutecznego zapobiegania i leczenia. W tym artykule przyjrzymy się bliżej przyczynom pojawiania się kurzajek, ich rodzajom oraz metodom radzenia sobie z nimi.
Za rozwój kurzajek odpowiadają specyficzne wirusy z grupy wirusów brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Istnieje ponad sto jego typów, a każdy z nich preferuje inne rejony ciała i wywołuje odmienne zmiany skórne. Wirus ten jest wysoce zakaźny i przenosi się przez bezpośredni kontakt z zakażoną skórą lub pośrednio, poprzez wspólne używanie przedmiotów, na których znajdują się cząsteczki wirusa. Okres inkubacji, czyli czas od zakażenia do pojawienia się widocznych zmian, może być różny, od kilku tygodni do nawet kilku miesięcy.
Nasze ciało posiada naturalne mechanizmy obronne, które często potrafią zwalczyć wirusa HPV, zanim ten zdąży spowodować widoczne zmiany. Jednak osłabiona odporność, drobne skaleczenia czy uszkodzenia naskórka mogą ułatwić wirusowi wniknięcie w głąb skóry i rozpoczęcie swojego niepożądanego działania. Kluczowe jest więc dbanie o ogólny stan zdrowia i higienę, aby zminimalizować ryzyko infekcji.
Przyczyny powstawania kurzajek w obrębie skóry
Główną przyczyną powstawania kurzajek jest zakażenie wirusem brodawczaka ludzkiego (HPV). Wirus ten atakuje komórki naskórka, powodując ich nieprawidłowy, przyspieszony wzrost i prowadząc do tworzenia się charakterystycznych wykwitów. Wirus HPV jest bardzo powszechny i istnieje wiele jego odmian, które wywołują różne rodzaje brodawek, od tych płaskich i gładkich, po te bardziej wypukłe i broczące. Zakażenie następuje najczęściej poprzez bezpośredni kontakt ze skórą osoby zakażonej lub przez kontakt z zanieczyszczonymi powierzchniami, takimi jak podłogi w miejscach publicznych (baseny, siłownie, sauny), ręczniki, obuwie czy narzędzia do manicure.
Szczególnie narażone na zakażenie są osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, przyjmowania leków immunosupresyjnych lub w wyniku stresu. Drobne skaleczenia, otarcia czy pęknięcia naskórka stanowią bramę dla wirusa, ułatwiając mu wniknięcie w głębsze warstwy skóry. Należy pamiętać, że skóra dłoni i stóp, ze względu na częsty kontakt z różnymi powierzchniami i specyficzne warunki (wilgoć, ciepło), jest szczególnie podatna na infekcje HPV. Warto również wspomnieć o możliwości przenoszenia wirusa między różnymi częściami ciała u tej samej osoby – na przykład poprzez drapanie czy dotykanie istniejącej kurzajki, a następnie innej części skóry.
Czas od zakażenia do pojawienia się widocznych kurzajek jest zmienny i może trwać od kilku tygodni do nawet kilku miesięcy. W tym okresie wirus namnaża się w komórkach skóry, prowadząc do ich transformacji. Wiele osób nie zdaje sobie sprawy z faktu bycia nosicielem wirusa, dopóki nie pojawią się pierwsze zmiany. Ważne jest, aby w przypadku zauważenia niepokojących zmian skórnych, skonsultować się z lekarzem lub dermatologiem, który pomoże zdiagnozować problem i zalecić odpowiednie leczenie.
Jakie są główne drogi przenoszenia się wirusa HPV?

Poza bezpośrednim kontaktem, wirus HPV może być przenoszony również drogą pośrednią. Obejmuje to kontakt z przedmiotami i powierzchniami, na których znajdują się cząsteczki wirusa. Do najczęstszych miejsc, gdzie można się zarazić, należą miejsca wilgotne i ciepłe, takie jak szatnie, prysznice, baseny, sauny czy siłownie. Wirus może przetrwać na tych powierzchniach przez pewien czas, czekając na kolejnego „gospodarza”. Wspólne używanie ręczników, obuwia, klapek czy nawet narzędzi do pielęgnacji stóp również zwiększa ryzyko infekcji.
Szczególną uwagę należy zwrócić na dzieci, które często bawią się w miejscach publicznych i mogą nieświadomie mieć kontakt z wirusem. Ich skóra jest również często bardziej delikatna i podatna na uszkodzenia. Kolejnym ważnym aspektem jest autoinfekcja, czyli przenoszenie wirusa z jednej części ciała na inną. Dotyczy to sytuacji, gdy osoba z kurzajką dotyka jej, a następnie innej, zdrowej części skóry. Drapanie, skubanie czy próby samodzielnego usuwania kurzajek mogą prowadzić do rozprzestrzeniania się infekcji.
Warto pamiętać, że nie każde zakażenie wirusem HPV prowadzi do powstania kurzajek. Nasz układ odpornościowy często jest w stanie skutecznie zwalczyć wirusa, zanim ten zdąży wywołać jakiekolwiek objawy. Jednakże, w przypadku osłabionej odporności, na przykład z powodu stresu, niedoboru witamin, chorób przewlekłych lub przyjmowania leków immunosupresyjnych, ryzyko rozwoju kurzajek znacząco wzrasta. Dlatego tak ważne jest dbanie o ogólny stan zdrowia i wzmacnianie odporności organizmu.
Rodzaje kurzajek i ich charakterystyczne cechy
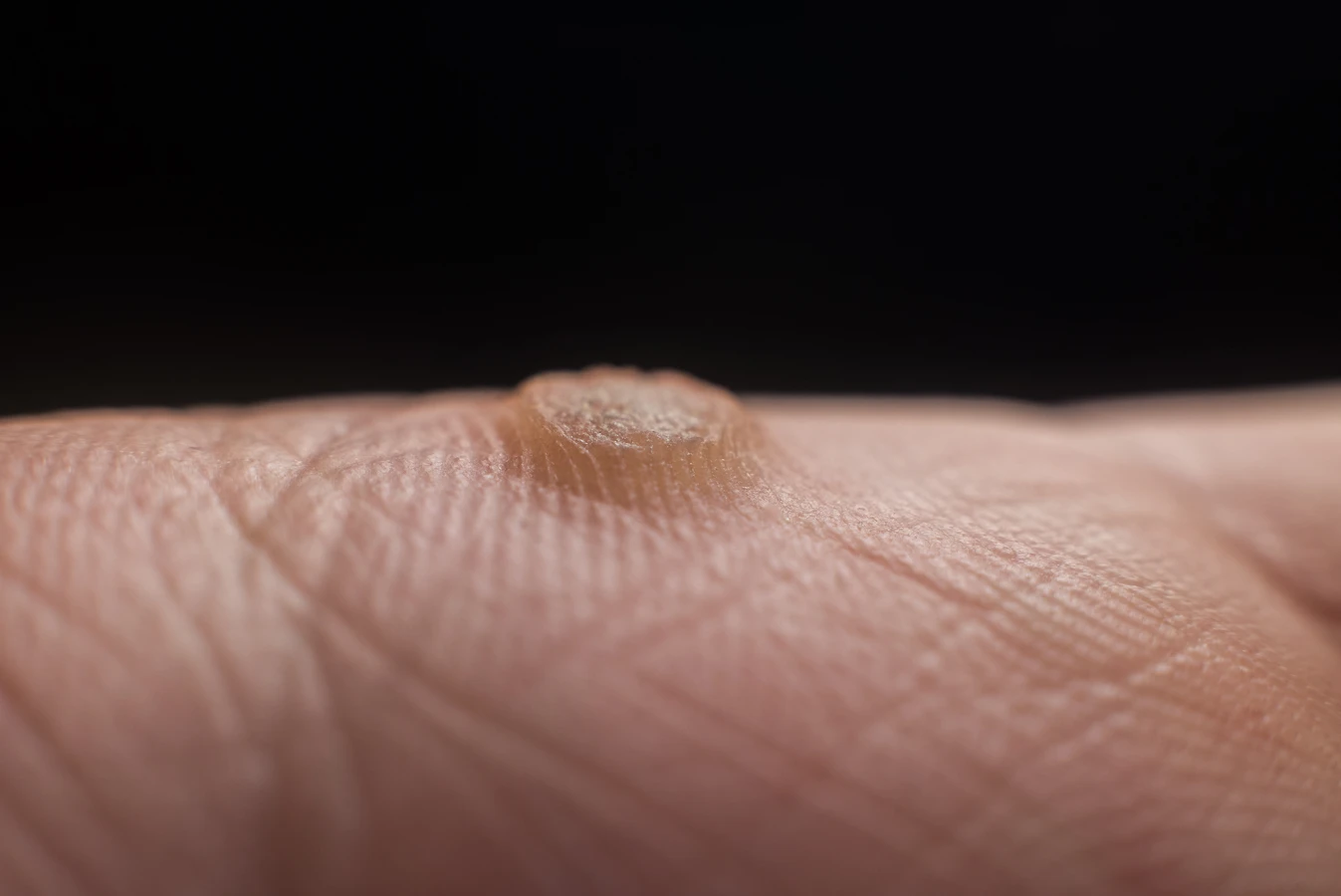
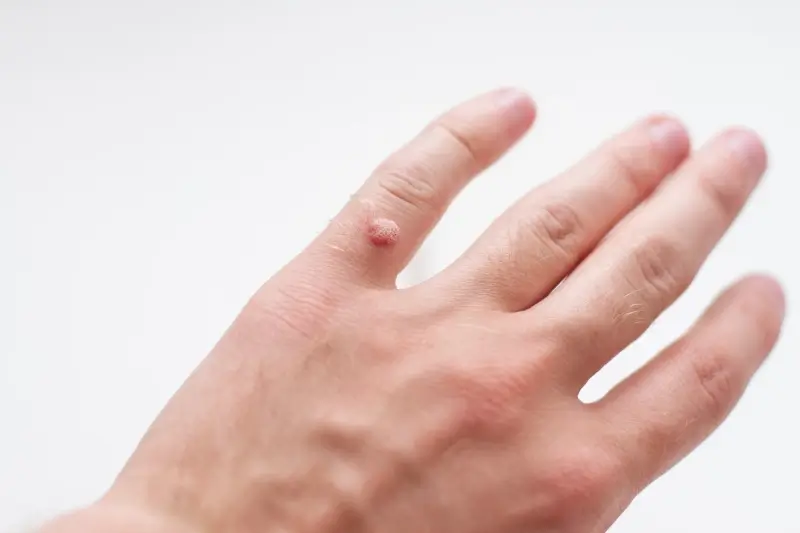
Kurzajki, mimo że wywoływane przez ten sam wirus HPV, mogą przybierać różne formy i lokalizować się w różnych częściach ciała, co wynika z różnic między poszczególnymi typami wirusa oraz specyfiki skóry w danym miejscu. Zrozumienie tych różnic jest pomocne w identyfikacji problemu i wyborze odpowiedniej metody leczenia. Najczęściej spotykanym rodzajem są brodawki zwykłe, znane również jako brodawki palców lub brodawki dłoni. Zazwyczaj pojawiają się na grzbietach palców, dłoniach, ale także na łokciach i kolanach. Mają one nieregularny, grudkowaty kształt, są zazwyczaj twarde i szorstkie w dotyku, często o cielistym lub szarawym zabarwieniu. Mogą być pojedyncze lub występować w skupiskach.
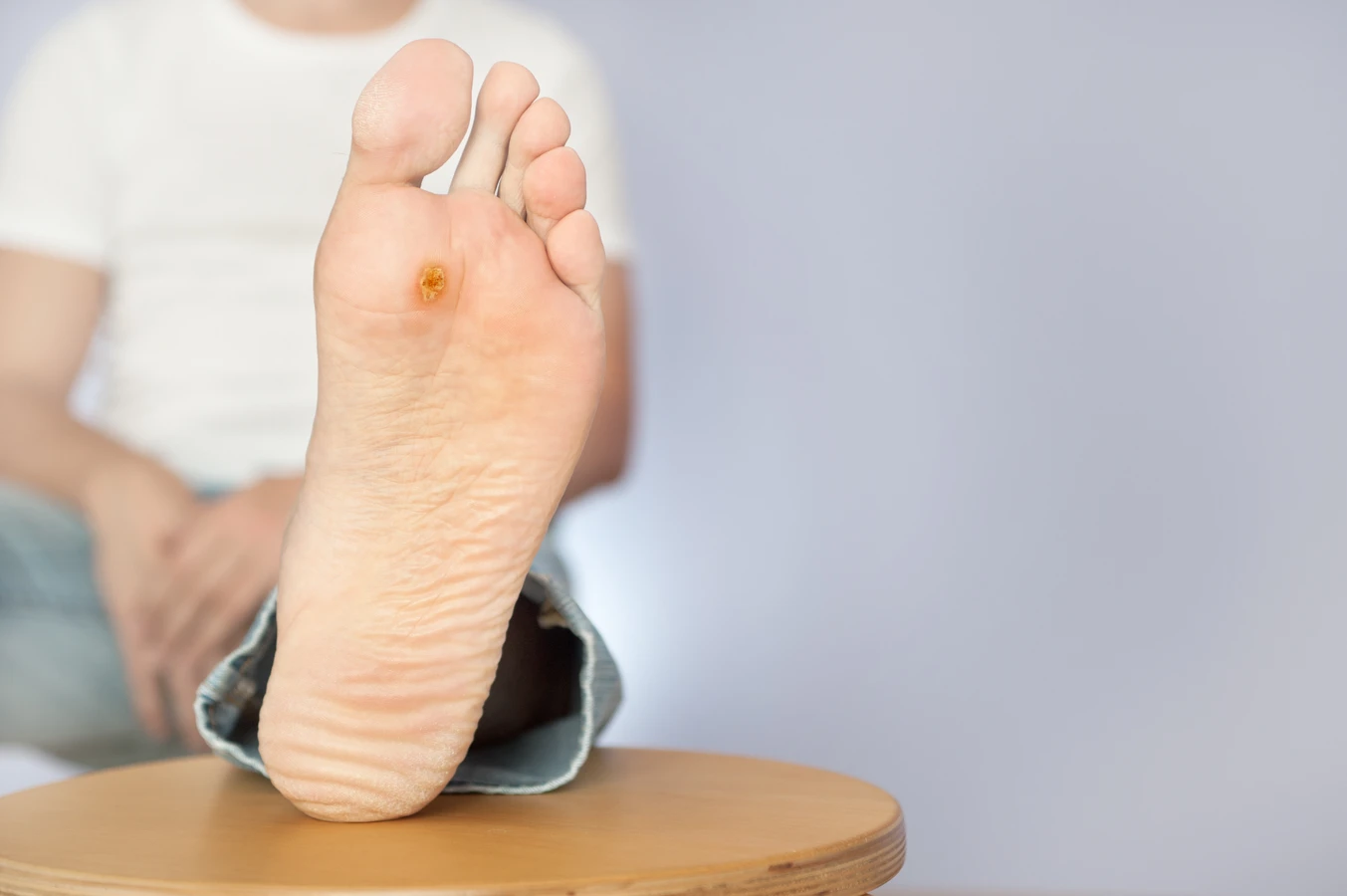
Inną często występującą odmianą są brodawki stóp, potocznie nazywane kurzajkami podeszwowymi. W odróżnieniu od brodawek zwykłych, te często rosną do wewnątrz, w głąb skóry, ze względu na nacisk wywierany podczas chodzenia. Mogą sprawiać ból podczas stania i chodzenia, a ich powierzchnia bywa pokryta drobnymi, czarnymi punktami, które są skutkiem zatrzymania przepływu krwi w drobnych naczyniach krwionośnych. Zwykle są trudniejsze do zauważenia ze względu na swoją lokalizację i bywają mylone z odciskami.
Brodawki płaskie, zwane również brodawkami młodzieńczymi, zazwyczaj pojawiają się na twarzy, szyi, rękach i nogach. Są one mniejsze od brodawek zwykłych, mają gładką powierzchnię i są lekko wypukłe, często o kolorze skóry lub lekko różowawym. Mogą występować w dużych ilościach, tworząc linie lub skupiska, zwłaszcza po zadrapaniu. Wreszcie, brodawki narządów płciowych, czyli kłykciny kończyste, są przenoszone drogą płciową i wymagają odrębnego podejścia diagnostycznego oraz leczenia, często przez specjalistę.
Warto podkreślić, że samodzielne diagnozowanie rodzaju kurzajki może być mylące. Istnieją inne zmiany skórne, które mogą przypominać brodawki, dlatego w przypadku wątpliwości lub trudności w leczeniu, zawsze zaleca się konsultację z lekarzem dermatologiem. Tylko specjalista jest w stanie postawić trafną diagnozę i dobrać najskuteczniejszą metodę terapii, biorąc pod uwagę rodzaj kurzajki, jej lokalizację, wiek pacjenta oraz jego ogólny stan zdrowia.
Czynniki sprzyjające rozwojowi kurzajek u dzieci
Dzieci są grupą szczególnie narażoną na powstawanie kurzajek z kilku kluczowych powodów. Ich układ odpornościowy, choć dynamicznie się rozwija, nie jest jeszcze w pełni ukształtowany i dojrzały, co czyni je bardziej podatnymi na infekcje wirusowe, w tym zakażenie wirusem HPV. Oznacza to, że nawet niewielka ekspozycja na wirusa może łatwiej doprowadzić do rozwoju zmian skórnych w porównaniu do osób dorosłych z silniejszym systemem immunologicznym.
Dodatkowo, dzieci często bawią się w miejscach publicznych, gdzie kontakt z zakażonymi powierzchniami jest nieunikniony. Baseny, place zabaw, przedszkola, szkoły – to wszystko miejsca, gdzie wirus HPV może łatwo się rozprzestrzeniać. Chodzenie boso w miejscach publicznych, takich jak szatnie czy prysznice, znacząco zwiększa ryzyko zakażenia. Dzieci często nie zwracają uwagi na higienę w takim samym stopniu jak dorośli, co również sprzyja przenoszeniu wirusa.
Skóra dzieci bywa również bardziej delikatna i podatna na drobne urazy. Nawet niewielkie zadrapanie czy otarcie może stać się „drzwiami” dla wirusa HPV. Dzieci często skubią skórki wokół paznokci, drapią się, co może prowadzić do przenoszenia wirusa z jednego miejsca na skórze na inne (autoinfekcja). Jeśli dziecko ma już kurzajkę, może nieświadomie roznosić ją po całym ciele.
Należy również zwrócić uwagę na czynniki związane z ogólnym stanem zdrowia. Stres, niewłaściwa dieta uboga w witaminy i minerały, a także niedobory snu mogą osłabiać układ odpornościowy dziecka, czyniąc je bardziej podatnym na infekcje wirusowe. Warto obserwować skórę dziecka i w przypadku zauważenia niepokojących zmian, takich jak małe grudki czy narośla, niezwłocznie skonsultować się z lekarzem pediatrą lub dermatologiem. Wczesna interwencja jest często kluczem do skutecznego leczenia i zapobiegania dalszemu rozprzestrzenianiu się kurzajek.
Jakie są dostępne metody leczenia kurzajek?
Istnieje wiele skutecznych metod leczenia kurzajek, a wybór odpowiedniej zależy od rodzaju brodawki, jej wielkości, lokalizacji oraz indywidualnych preferencji pacjenta. Często stosowaną i dostępną bez recepty metodą jest leczenie miejscowe za pomocą preparatów zawierających kwas salicylowy lub kwas mlekowy. Substancje te działają keratolitycznie, zmiękczając naskórek i stopniowo usuwając warstwy brodawki. Preparaty te dostępne są w formie płynów, żeli, plastrów czy maści i wymagają regularnego stosowania przez dłuższy czas, zazwyczaj kilka tygodni.
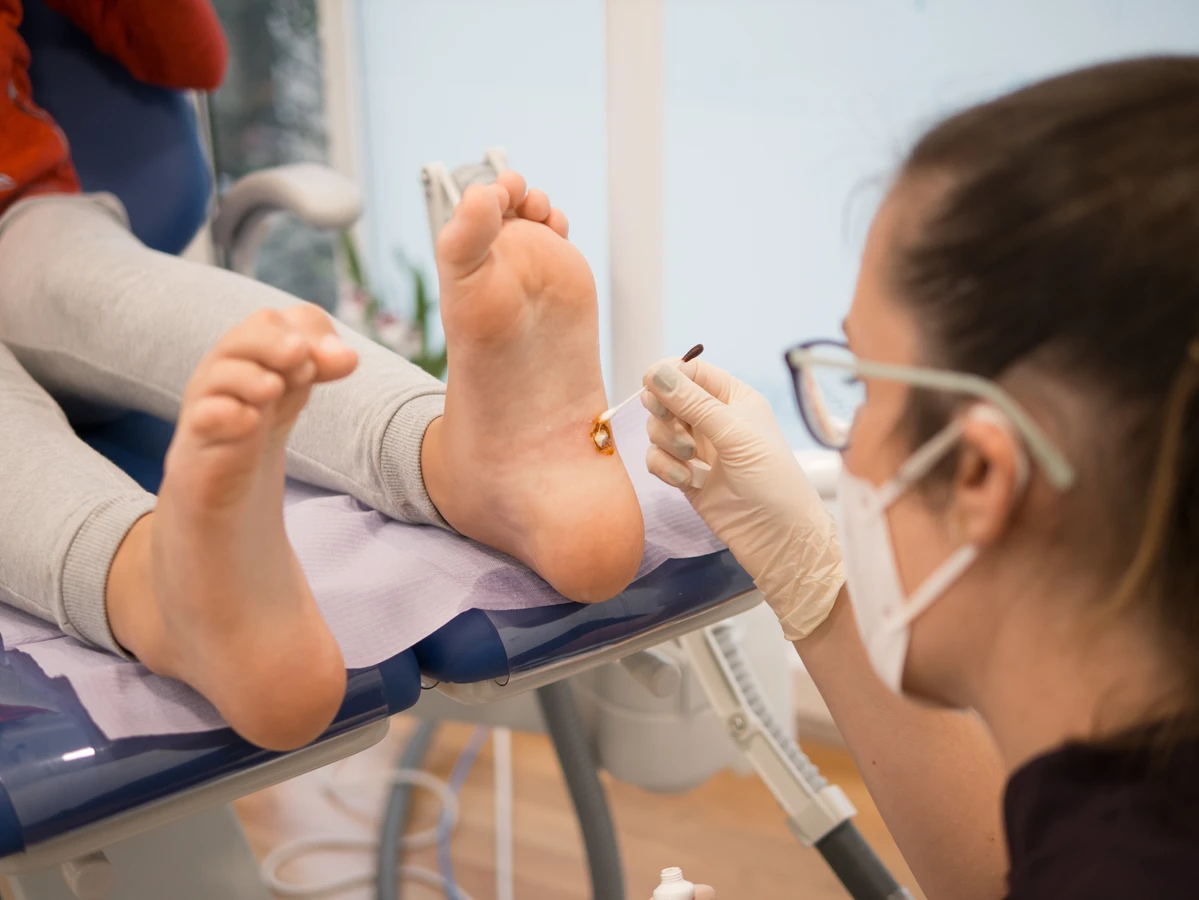
Inną popularną metodą leczenia jest krioterapia, czyli zamrażanie kurzajki przy użyciu ciekłego azotu. Zabieg ten wykonuje się zazwyczaj w gabinecie lekarskim. Niska temperatura powoduje zniszczenie komórek brodawki, co prowadzi do jej obumarcia i odpadnięcia. Krioterapia może wymagać kilku powtórzeń w odstępach kilku tygodni, w zależności od reakcji skóry. W domu dostępne są również preparaty do samodzielnego zamrażania kurzajek, które działają na podobnej zasadzie, choć ich skuteczność może być niższa niż w przypadku zabiegów profesjonalnych.
W przypadku trudnych do usunięcia lub nawracających kurzajek, lekarz dermatolog może zaproponować inne metody. Należą do nich elektrokoagulacja, czyli wypalanie brodawki prądem elektrycznym, lub chirurgiczne wycięcie zmiany. W niektórych przypadkach stosuje się również leczenie farmakologiczne, polegające na podaniu leków doustnych lub miejscowych, które mają na celu wzmocnienie odpowiedzi immunologicznej organizmu przeciwko wirusowi HPV lub bezpośrednio niszczą komórki brodawki. Niekiedy wykorzystuje się także metody laserowe, które precyzyjnie usuwają tkankę kurzajki.
Niezależnie od wybranej metody, kluczowe jest cierpliwość i konsekwencja w leczeniu. Kurzajki mogą być oporne na terapie, a ich nawroty są możliwe, zwłaszcza jeśli układ odpornościowy jest osłabiony. Ważne jest również przestrzeganie zasad higieny, aby zapobiec rozprzestrzenianiu się wirusa na inne części ciała lub zakażeniu innych osób. Wszelkie wątpliwości dotyczące leczenia lub diagnozy powinny być konsultowane z lekarzem.
Zapobieganie powstawaniu kurzajek w codziennym życiu
Kluczem do skutecznego zapobiegania powstawaniu kurzajek jest świadomość zagrożenia i wdrożenie prostych nawyków higienicznych w codziennym życiu. Ponieważ wirus HPV przenosi się łatwo, warto unikać sytuacji, które sprzyjają jego rozprzestrzenianiu. Podstawową zasadą jest dbanie o higienę osobistą, zwłaszcza w miejscach publicznych. Zawsze należy nosić klapki pod prysznicem, na basenie, w saunie czy na siłowni. Pozwala to chronić stopy przed bezpośrednim kontaktem z wirusem obecnym na podłogach.
Ważne jest również, aby nie dzielić się ręcznikami, obuwiem czy innymi przedmiotami osobistego użytku, które mogą mieć kontakt ze skórą. Po powrocie do domu, a także po skorzystaniu z toalety publicznej, należy dokładnie umyć ręce. W przypadku posiadania kurzajki, należy unikać drapania, skubania czy próby samodzielnego usuwania zmiany. Może to prowadzić do rozprzestrzeniania wirusa na inne części ciała lub do zakażenia otoczenia. Jeśli to możliwe, kurzajkę można zakleić plastrem, aby ograniczyć kontakt z nią.
Wzmocnienie układu odpornościowego jest kolejnym ważnym elementem profilaktyki. Zdrowa, zbilansowana dieta bogata w witaminy i minerały, regularna aktywność fizyczna, odpowiednia ilość snu oraz unikanie nadmiernego stresu, to wszystko czynniki, które pomagają organizmowi skuteczniej walczyć z infekcjami wirusowymi. W okresach zwiększonego ryzyka, na przykład w sezonie grypowym, warto rozważyć suplementację witamin, zwłaszcza witaminy C i D, które wspierają działanie układu immunologicznego.
Należy również pamiętać o regularnej pielęgnacji skóry, dbając o jej nawilżenie i ochronę przed uszkodzeniami. Sucha, popękana skóra jest bardziej podatna na infekcje. W przypadku drobnych skaleczeń czy otarć, należy je szybko oczyścić i zabezpieczyć. Szczególną ostrożność powinny zachować osoby, które często przebywają w miejscach o podwyższonym ryzyku zakażenia, takie jak pracownicy spa, siłowni czy basenów. Stosowanie środków dezynfekujących do rąk może również pomóc w ograniczeniu przenoszenia wirusów.
Kiedy należy skonsultować się z lekarzem w sprawie kurzajek?
Chociaż wiele kurzajek można skutecznie leczyć domowymi sposobami lub preparatami dostępnymi bez recepty, istnieją sytuacje, w których niezbędna jest konsultacja lekarska. Jednym z takich przypadków jest brak poprawy lub wręcz pogorszenie stanu mimo stosowania dostępnych metod leczenia przez dłuższy czas, zazwyczaj od kilku do kilkunastu tygodni. Jeśli kurzajki nie ustępują, a wręcz stają się większe, bardziej bolesne lub rozprzestrzeniają się na inne części ciała, konieczna jest interwencja specjalisty.
Szczególną ostrożność należy zachować w przypadku kurzajek zlokalizowanych w nietypowych miejscach. Brodawki pojawiające się na twarzy, w okolicy narządów płciowych, na paznokciach lub w okolicach oczu mogą wymagać specjalistycznego podejścia. W przypadku brodawek narządów płciowych, zwanych kłykcinami kończystymi, niezbędna jest pilna konsultacja z lekarzem ginekologiem lub urologiem, ponieważ tego typu zmiany mogą być związane z podwyższonym ryzykiem rozwoju nowotworów. Brodawki w okolicach oczu lub na powiekach mogą wymagać interwencji okulisty.
Należy również zgłosić się do lekarza, jeśli kurzajka zaczyna wykazywać niepokojące zmiany, takie jak krwawienie, sączenie, zmiana koloru, kształtu lub pojawienie się owrzodzeń. Takie symptomy mogą świadczyć o innych, poważniejszych schorzeniach skórnych, które wymagają dokładnej diagnostyki i leczenia. Szczególną grupą pacjentów, która powinna unikać samodzielnego leczenia, są osoby z obniżoną odpornością, na przykład z powodu chorób przewlekłych, HIV/AIDS, cukrzycy, lub osoby przyjmujące leki immunosupresyjne. U tych pacjentów kurzajki mogą być bardziej agresywne i trudniejsze do leczenia, a brak odpowiedniej interwencji może prowadzić do poważnych powikłań.
W przypadku wątpliwości co do charakteru zmiany skórnej, zawsze najlepiej skonsultować się z lekarzem dermatologiem. Tylko specjalista jest w stanie postawić trafną diagnozę, odróżnić kurzajkę od innych, potencjalnie groźnych zmian skórnych i dobrać najskuteczniejszą metodę leczenia, dostosowaną do indywidualnych potrzeb pacjenta. Lekarz może również udzielić wskazówek dotyczących profilaktyki i zapobiegania nawrotom.