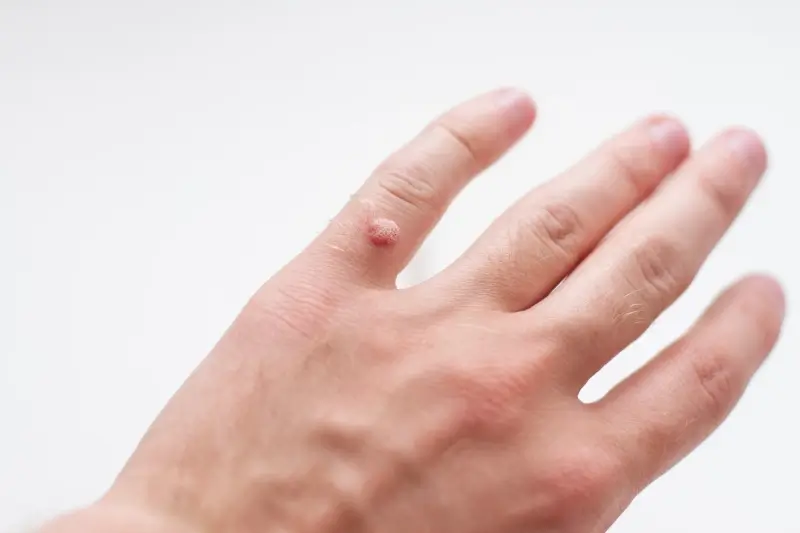
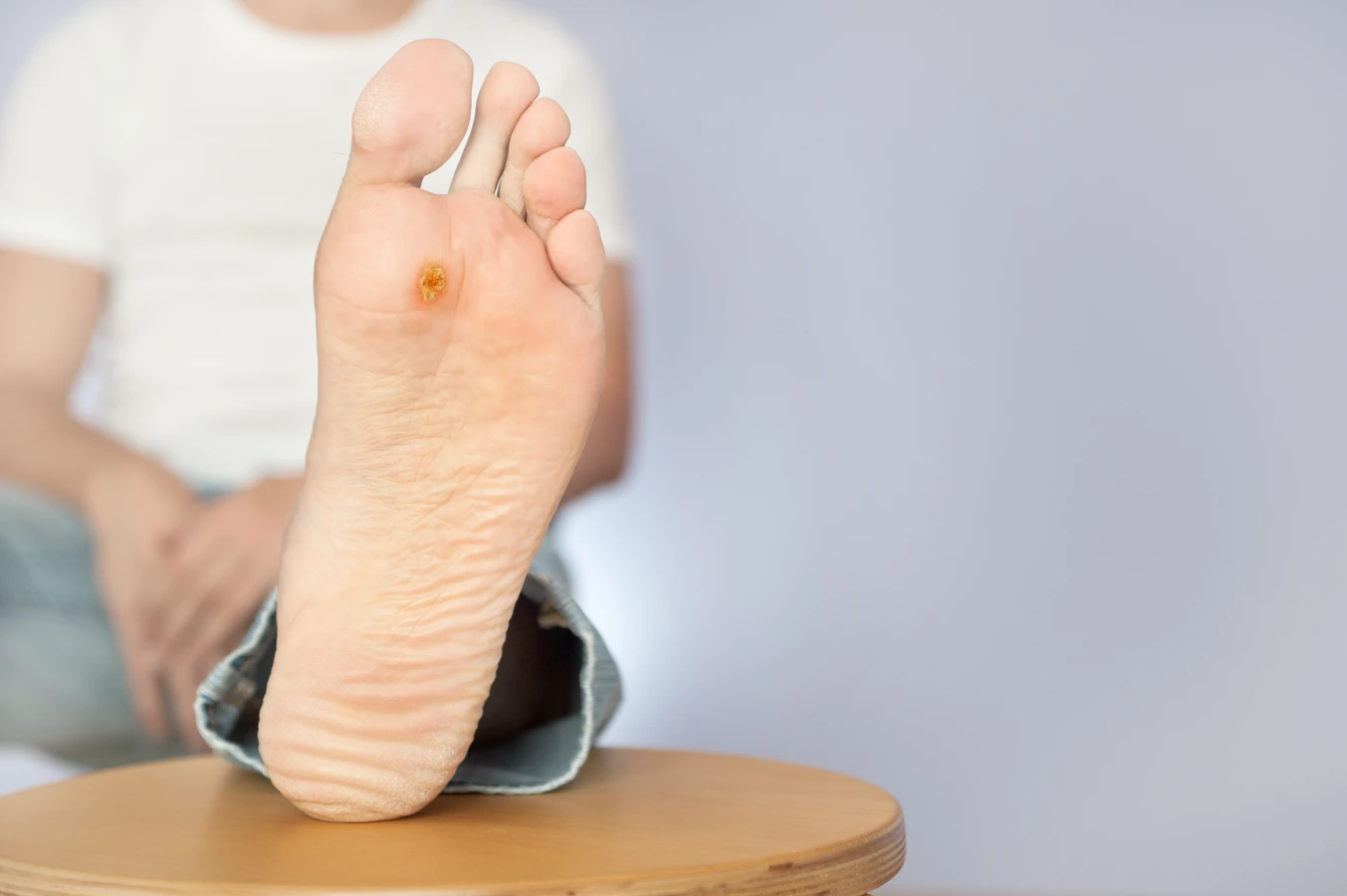
Kurzajki, znane również jako brodawki, to powszechna dolegliwość skórna, która może pojawić się na różnych częściach ciała, od dłoni i stóp po okolice intymne. Ich pojawienie się często budzi niepokój i pytania dotyczące przyczyn. Kluczową informacją jest to, że kurzajki nie powstają samoistnie ani nie są wynikiem złej higieny w potocznym rozumieniu. Ich źródłem jest infekcja wirusowa, a konkretnie zakażenie wirusem brodawczaka ludzkiego, powszechnie określanym jako HPV (Human Papillomavirus).
Wirus HPV jest niezwykle rozpowszechniony w populacji. Istnieje ponad sto jego typów, z których niektóre są odpowiedzialne za powstawanie brodawek na skórze i błonach śluzowych. Te typy wirusa, które wywołują kurzajki, są zazwyczaj łagodne i nie prowadzą do poważnych schorzeń, w przeciwieństwie do niektórych onkogennych typów HPV związanych z nowotworami. Wirus ten ma zdolność do wnikania w uszkodzony naskórek, namnażania się i wywoływania niekontrolowanego wzrostu komórek skóry, co manifestuje się jako widoczna brodawka.
Zrozumienie, że kurzajki mają podłoże wirusowe, jest pierwszym krokiem do właściwego ich leczenia i profilaktyki. Nie należy ich lekceważyć, ponieważ mogą być zaraźliwe i rozprzestrzeniać się na inne części ciała lub na inne osoby. Wiedza o tym, z czego robią się kurzajki, pozwala na świadome podejście do problemu i wybór najskuteczniejszych metod walki z nimi.
Z jakich konkretnie wirusów wywodzą się kurzajki i jak dochodzi do zakażenia?
Jak wspomniano, za powstawanie kurzajek odpowiadają specyficzne typy wirusa brodawczaka ludzkiego (HPV). To właśnie te wirusy, po wniknięciu do organizmu, wywołują charakterystyczne zmiany skórne. Kluczowe jest zrozumienie, że wirus HPV nie jest czymś, co „łapiemy” w powietrzu jak przeziębienie. Zakażenie następuje poprzez bezpośredni kontakt z wirusem, który znajduje się na skórze lub błonach śluzowych osoby zainfekowanej.
Drogi zakażenia są zazwyczaj następujące: kontakt bezpośredni skóra do skóry, na przykład podczas uścisku dłoni czy wspólnego korzystania z przedmiotów osobistych. Bardzo często do zakażenia dochodzi w miejscach publicznych o podwyższonej wilgotności i temperaturze, gdzie wirus ma sprzyjające warunki do przetrwania. Mowa tu przede wszystkim o basenach, saunach, siłowniach (szczególnie wspólne prysznice i szatnie), a także salach gimnastycznych czy hotelowych pokojach.
Wirus HPV łatwo wnika do organizmu przez nawet niewielkie uszkodzenia naskórka. Drobne skaleczenia, zadrapania, otarcia, pęknięcia skóry, a nawet suchość skóry – to wszystko stanowi „bramę” dla wirusa. Dlatego osoby z problemami skórnymi, takimi jak egzema czy łuszczyca, są bardziej podatne na infekcję. Po wniknięciu do komórek naskórka, wirus zaczyna się namnażać, prowadząc do nadmiernego podziału komórek i tworzenia się brodawki. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się widocznej kurzajki, może być różny – od kilku tygodni do nawet kilku miesięcy.
Dla kogo zakażenie wirusem HPV i powstawanie kurzajek stanowi największe ryzyko?
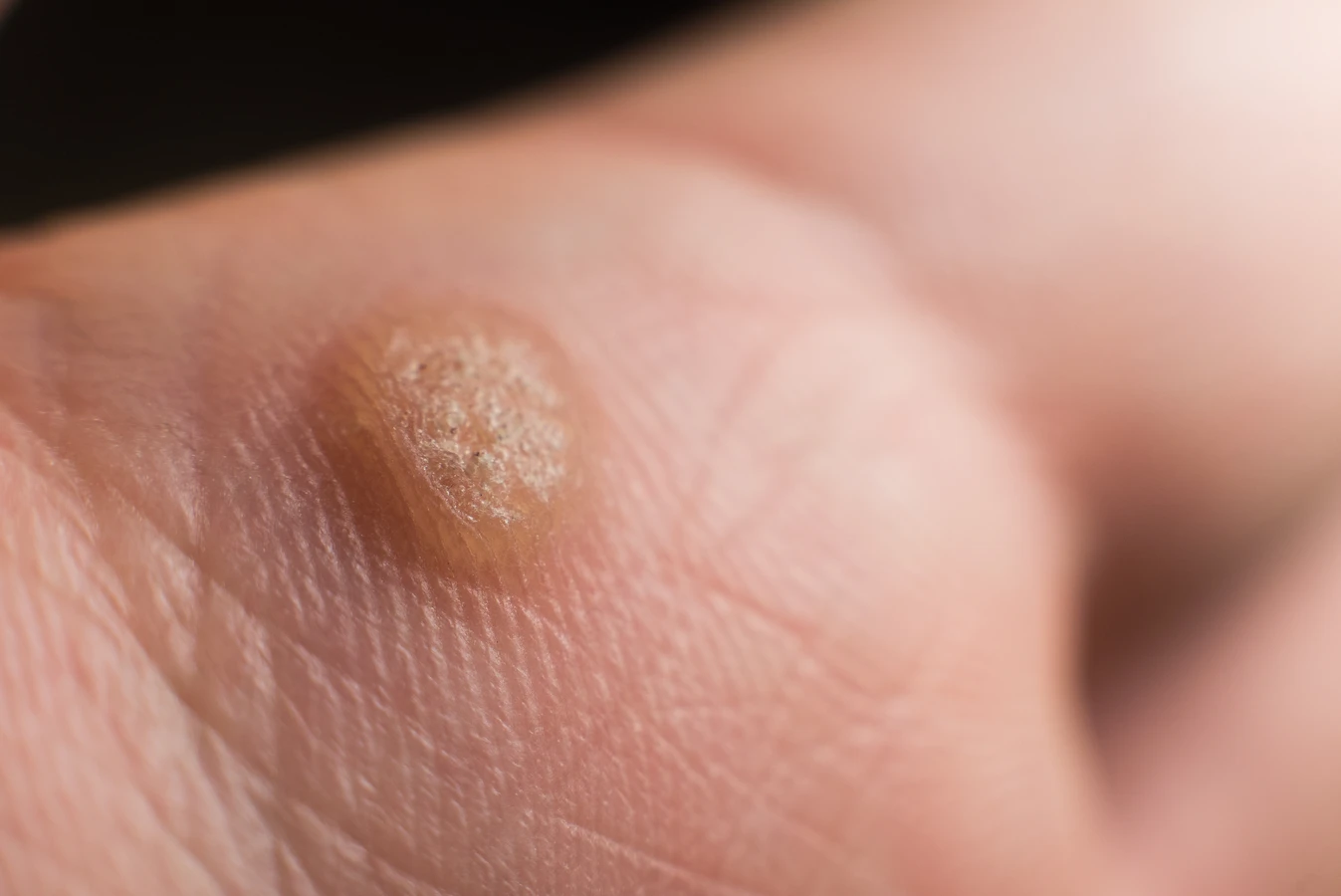
Do obniżenia odporności może dochodzić z różnych przyczyn, takich jak przewlekłe choroby (np. cukrzyca, HIV/AIDS), przyjmowanie leków immunosupresyjnych (po przeszczepach narządów, w leczeniu chorób autoimmunologicznych) czy długotrwały stres. Dzieci i młodzież, ze względu na wciąż rozwijający się układ odpornościowy, również należą do grupy zwiększonego ryzyka. Ich skóra jest często bardziej delikatna i podatna na drobne urazy, co ułatwia wirusowi wniknięcie.
Kolejną grupą ryzyka są osoby, które często korzystają z miejsc publicznych o podwyższonej wilgotności i temperaturze, takich jak wspomniane już baseny, sauny, siłownie, a także łaźnie. W tych miejscach wirus HPV może przetrwać na wilgotnych powierzchniach, takich jak podłogi, ręczniki czy sprzęt do ćwiczeń. Osoby pracujące w zawodach wymagających długotrwałego kontaktu z wodą (np. pracownicy gastronomii, fryzjerzy) również mogą być bardziej narażone. Ponadto, osoby z predyspozycjami do nadmiernego pocenia się (hiperhydroza) tworzą w skórze środowisko sprzyjające rozwojowi wirusa.
Warto również wspomnieć o osobach, które mają tendencję do obgryzania paznokci lub skórek wokół nich. Te nawyki prowadzą do powstawania mikrourazów, przez które wirus może łatwo wniknąć do organizmu. Podobnie, osoby zmagające się z innymi problemami skórnymi, takimi jak egzema, łuszczyca czy grzybica stóp, mają uszkodzoną barierę ochronną skóry, co ułatwia infekcję wirusową. W takich przypadkach, leczenie podstawowych schorzeń skórnych jest kluczowe dla zapobiegania rozwojowi kurzajek.
Jakie są główne czynniki sprzyjające rozwojowi kurzajek na skórze?
Poza bezpośrednim kontaktem z wirusem HPV i czynnikami osłabiającymi odporność, istnieje szereg innych czynników, które mogą znacząco sprzyjać rozwojowi kurzajek. Zrozumienie tych elementów pozwala na wdrożenie skutecznych działań profilaktycznych i minimalizowanie ryzyka infekcji. Jednym z kluczowych aspektów jest stan i integralność naszej skóry. Wirus HPV ma trudność z przeniknięciem przez zdrową, nieuszkodzoną barierę naskórka. Dlatego wszelkie czynniki prowadzące do mikrourazów, pęknięć, otarć czy skaleczeń znacząco zwiększają ryzyko zakażenia.
Sucha, pękająca skóra, zwłaszcza na dłoniach i stopach, stanowi idealne podłoże dla wirusa. W okresie zimowym, gdy powietrze jest suche, a skóra narażona na działanie czynników atmosferycznych, ryzyko pękania naskórka wzrasta. Podobnie, długotrwałe moczenie skóry, na przykład podczas pływania czy pracy w wilgotnym środowisku, może prowadzić do jej rozmiękczenia i utraty naturalnej ochrony. Osoby z nadmierną potliwością stóp i dłoni również są bardziej narażone, ponieważ wilgotne środowisko sprzyja namnażaniu się wirusa.
Kolejnym ważnym czynnikiem jest mechaniczne uszkadzanie istniejących brodawek. Drapanie, skubanie czy próby samodzielnego usuwania kurzajek mogą prowadzić do rozprzestrzeniania się wirusa na inne obszary skóry. Uszkodzona brodawka uwalnia więcej cząsteczek wirusa, które mogą zainfekować nowe miejsca na ciele lub przenosić się na inne osoby. Dlatego tak ważne jest unikanie manipulowania przy brodawkach i zgłoszenie się do specjalisty.
Niewłaściwa higiena w miejscach publicznych, mimo że wirus nie jest związany z ogólnym brakiem czystości, odgrywa istotną rolę. Dzielenie się ręcznikami, obuwiem, czy korzystanie z publicznych pryszniców bez odpowiedniego obuwia ochronnego to prosta droga do kontaktu z wirusem HPV. Warto pamiętać, że wirus może przetrwać na wilgotnych powierzchniach przez pewien czas, dlatego ostrożność w takich miejscach jest kluczowa. Wreszcie, noszenie ciasnego, nieprzewiewnego obuwia, które powoduje nadmierne pocenie się stóp, tworzy środowisko sprzyjające zarówno rozwojowi grzybicy, jak i infekcjom wirusowym, w tym kurzajkom.
- Uszkodzenia naskórka: mikrourazy, skaleczenia, otarcia, pęknięcia skóry.
- Suchość i pękanie skóry: szczególnie narażone są dłonie i stopy.
- Nadmierna potliwość: tworzy wilgotne środowisko sprzyjające wirusom.
- Manipulowanie przy brodawkach: drapanie, skubanie, samodzielne usuwanie.
- Niewłaściwa higena w miejscach publicznych: baseny, sauny, siłownie.
- Noszenie ciasnego, nieprzewiewnego obuwia: powoduje potliwość stóp.
- Osłabiony układ odpornościowy: trudność w zwalczaniu infekcji wirusowych.
- Długotrwały kontakt z wodą: rozmiękczenie i osłabienie bariery ochronnej skóry.
W jaki sposób wirus HPV wywołuje powstawanie kurzajek na stopach i dłoniach?
Kurzajki na stopach, znane jako brodawki podeszwowe, oraz te pojawiające się na dłoniach to jedne z najczęstszych lokalizacji tej infekcji wirusowej. Mechanizm ich powstawania jest identyczny, jednak specyfika tych obszarów ciała wpływa na ich wygląd i sposób leczenia. Wirus HPV, po wniknięciu do naskórka poprzez drobne ranki czy otarcia, zaczyna się namnażać. Na dłoniach, gdzie skóra jest często narażona na kontakt z różnymi powierzchniami i przedmiotami, wirus może łatwo się rozprzestrzeniać. Zazwyczaj kurzajki na dłoniach mają formę niewielkich, szorstkich grudek, często o nieregularnym kształcie i mogą być pojedyncze lub występować w skupiskach.
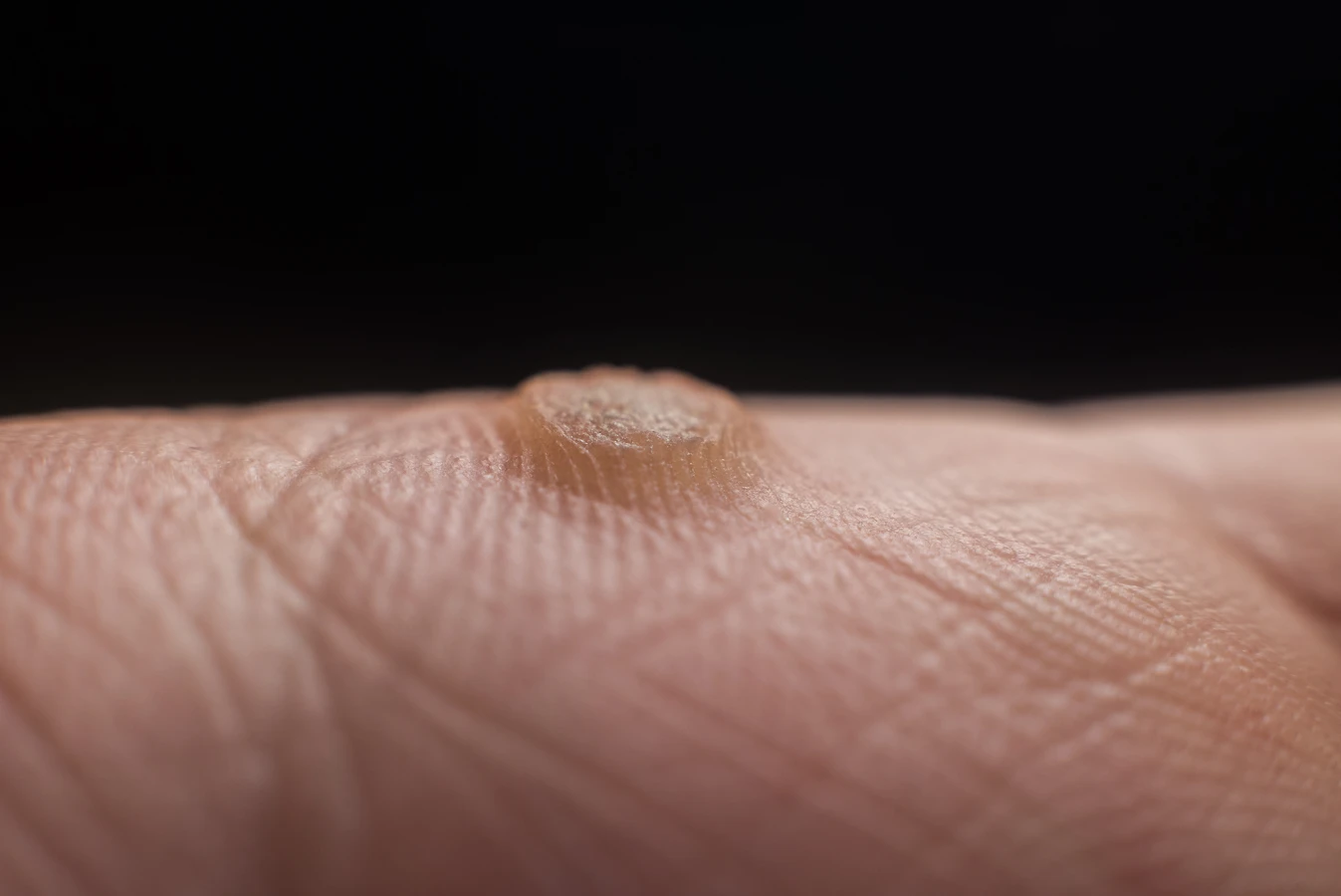
W przypadku brodawek podeszwowych, sytuacja jest nieco bardziej złożona. Stopy są zazwyczaj przykryte obuwiem, co tworzy ciepłe i wilgotne środowisko, sprzyjające rozwojowi wirusa. Dodatkowo, nacisk wywierany podczas chodzenia powoduje, że brodawki podeszwowe często wrastają do wewnątrz skóry, zamiast rosnąć na zewnątrz. To sprawia, że mogą być bolesne i przypominać odciski, co utrudnia ich samodzielną identyfikację. Zewnętrzna warstwa brodawki podeszwowej często pokryta jest zrogowaciałym naskórkiem, a po jej zeskrobaniu można dostrzec drobne, czarne punkciki – są to zatkane naczynia krwionośne, charakterystyczny objaw brodawki wirusowej.
Sposób, w jaki wirus HPV wywołuje te zmiany, polega na zaburzeniu normalnego cyklu podziału komórek naskórka. Wirus wpływa na ekspresję genów komórkowych, stymulując komórki do nadmiernego mnożenia się. Prowadzi to do powstania charakterystycznej, przerośniętej struktury, jaką jest brodawka. Warto pamiętać, że wirus HPV może przetrwać w naskórku przez długi czas, nawet jeśli brodawki znikną, co oznacza, że mogą one nawracać. Dbanie o higienę stóp, unikanie uszkodzeń skóry i noszenie przewiewnego obuwia to kluczowe elementy profilaktyki.
O czym należy pamiętać w kontekście ochrony ubezpieczeniowej dla przewoźnika gdy występuje kurzajka?
Choć pytanie o kurzajki w kontekście ochrony ubezpieczeniowej dla przewoźnika może wydawać się nietypowe, warto zwrócić uwagę na kilka aspektów, które mogą mieć znaczenie, szczególnie w przypadku ubezpieczeń odpowiedzialności cywilnej (OCP) przewoźnika. Kurzajki same w sobie zazwyczaj nie stanowią bezpośredniego zagrożenia dla prowadzonej działalności transportowej, jednak mogą wpływać na stan zdrowia kierowcy, a tym samym na jego zdolność do wykonywania obowiązków. W przypadku kierowców zawodowych, stan zdrowia jest kluczowy dla bezpieczeństwa na drodze.
Przede wszystkim, jeśli kurzajka lub jej powikłania (np. ból, trudności w poruszaniu się) wpływają na zdolność kierowcy do prowadzenia pojazdu, może to mieć konsekwencje w kontekście ubezpieczenia. Kierowca zawodowy musi być w pełni zdolny do wykonywania swoich obowiązków, a wszelkie niedyspozycje mogą być podstawą do oceny jego stanu zdrowia. W przypadku, gdy kierowca z aktywną, dokuczliwą kurzajką (np. na stopie, utrudniającą prowadzenie pedałów) nadal wykonuje pracę, może to być uznane za zaniedbanie, które w skrajnych przypadkach może wpłynąć na odpowiedzialność ubezpieczyciela.
OCP przewoźnika chroni przed roszczeniami osób trzecich wynikającymi z odpowiedzialności przewoźnika za szkody powstałe w związku z wykonywaniem transportu. Chociaż sam fakt posiadania kurzajki nie jest podstawą do roszczenia, to jeśli kurzajka doprowadzi do sytuacji, w której kierowca popełni błąd w sztuce, spowoduje wypadek lub opóźnienie w dostawie z powodu niedyspozycji zdrowotnej, może to generować problemy. Ubezpieczyciel może analizować, czy stan zdrowia kierowcy był odpowiedni do wykonywania przewozu. Dlatego ważne jest, aby kierowcy zawodowi dbali o swoje zdrowie i poddawali się leczeniu wszelkich dolegliwości, w tym kurzajek, które mogą wpływać na ich sprawność.
Warto również pamiętać o profilaktyce. Wirus HPV, który powoduje kurzajki, jest zaraźliwy. Kierowca, który ma kontakt z różnymi miejscami i osobami, może nieświadomie przyczynić się do rozprzestrzeniania wirusa. Choć nie jest to bezpośrednio związane z OCP, dbanie o higienę i zdrowie jest elementem odpowiedzialności zawodowej. W przypadku wątpliwości dotyczących wpływu stanu zdrowia kierowcy na jego zdolność do pracy i potencjalne ryzyko ubezpieczeniowe, zawsze warto skonsultować się z brokerem ubezpieczeniowym lub bezpośrednio z ubezpieczycielem.
Jakie są główne sposoby leczenia kurzajek wynikających z infekcji HPV?
Leczenie kurzajek, wywołanych przez wirusa HPV, ma na celu usunięcie zmiany skórnej oraz zniszczenie wirusa w zainfekowanym obszarze. Istnieje wiele metod, od domowych sposobów po zaawansowane procedury medyczne. Wybór metody zależy od wielkości, lokalizacji i liczby brodawek, a także od indywidualnej reakcji pacjenta. Jedną z najczęściej stosowanych metod jest krioterapia, czyli wymrażanie brodawek przy użyciu ciekłego azotu. Zabieg ten powoduje zniszczenie zainfekowanych komórek i zazwyczaj wymaga kilku sesji.
Inną popularną metodą jest elektrokoagulacja, która polega na usuwaniu brodawek za pomocą prądu elektrycznego. Jest to skuteczna metoda, ale może pozostawiać blizny. Laserowe usuwanie brodawek to kolejna opcja, która wykorzystuje wiązkę lasera do niszczenia zainfekowanej tkanki. Jest to zabieg precyzyjny, ale również może być kosztowny i wymagać znieczulenia.
W leczeniu farmakologicznym stosuje się preparaty zawierające kwas salicylowy lub kwas mlekowy, które działają keratolitycznie, czyli złuszczająco. Są one dostępne bez recepty w formie płynów, maści czy plastrów. Należy je stosować regularnie przez dłuższy czas, aby uzyskać pożądany efekt. W niektórych przypadkach lekarz może przepisać preparaty zawierające silniejsze substancje czynne, takie jak podofilotoksyna czy imikwimod, które działają przeciwwirusowo i stymulują układ odpornościowy do walki z infekcją.
Istnieją również metody fizykalne, takie jak laseroterapia czy naświetlanie promieniami UV, które mogą być stosowane w trudnych przypadkach. W leczeniu brodawek płaskich lub brodawek łokciowych, lekarz może zastosować immunoterapię kontaktową, polegającą na wywołaniu reakcji alergicznej w miejscu aplikacji preparatu, co pobudza układ odpornościowy do zwalczania wirusa. Ważne jest, aby pamiętać, że leczenie kurzajek może być długotrwałe i wymagać cierpliwości. Samodzielne próby usuwania brodawek mogą prowadzić do powikłań, dlatego w przypadku wątpliwości lub braku efektów, należy skonsultować się z lekarzem dermatologiem.
- Krioterapia: wymrażanie brodawek ciekłym azotem.
- Elektrokoagulacja: usuwanie brodawek za pomocą prądu elektrycznego.
- Laserowe usuwanie brodawek: niszczenie tkanki za pomocą wiązki lasera.
- Preparaty z kwasem salicylowym lub mlekowym: działanie keratolityczne.
- Leki na receptę: podofilotoksyna, imikwimod.
- Immunoterapia kontaktowa: wywoływanie reakcji alergicznej.
- Metody fizykalne: laseroterapia, naświetlanie promieniami UV.
- Zabiegi chirurgiczne: wycięcie brodawki.